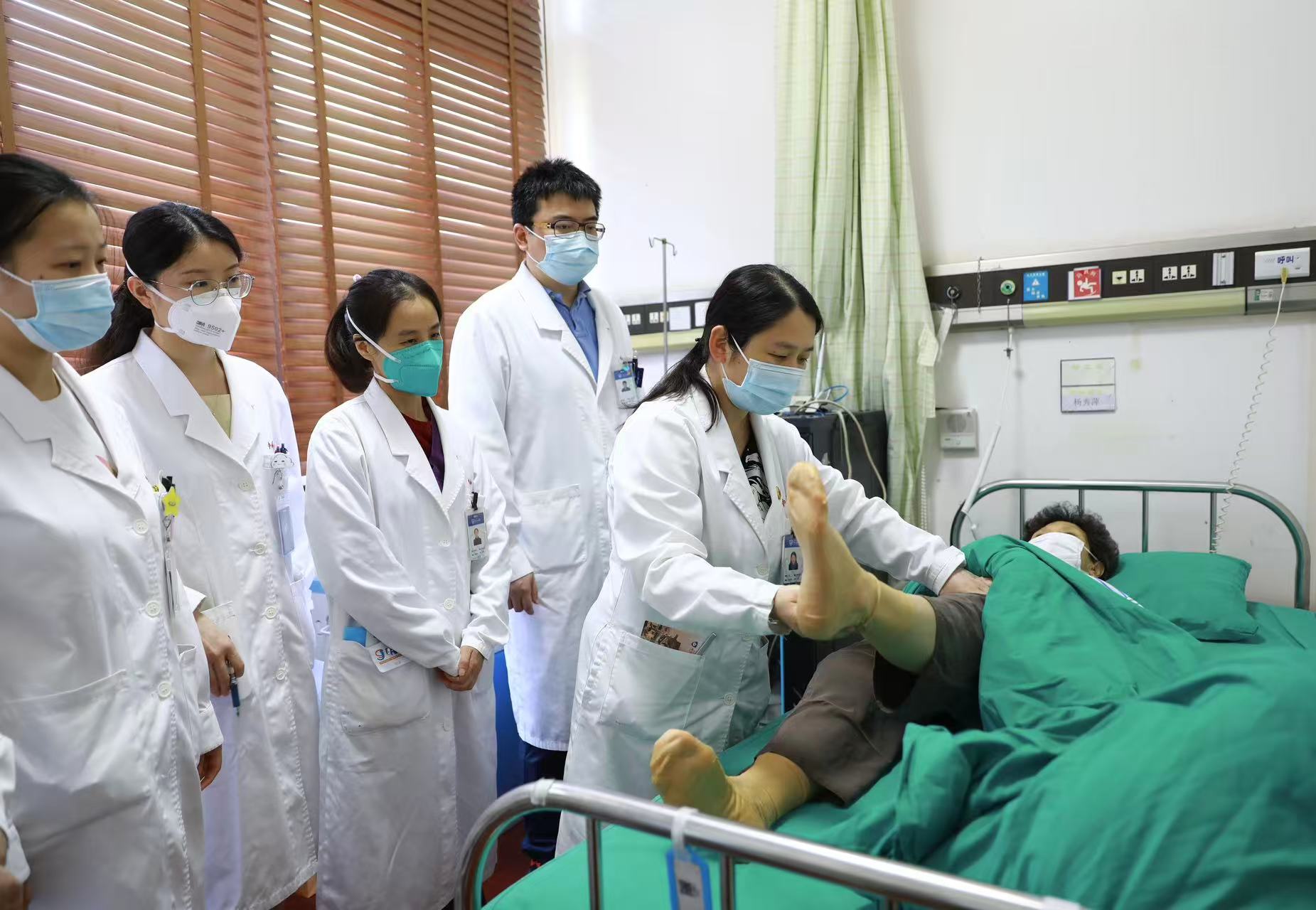
站立、迈步、行走,对脊髓损伤导致下肢瘫痪的患者而言,曾是遥不可及的奢望。脊髓损伤所致截瘫,一直是世界性医学难题,受损神经通路难以修复,多数患者终身与轮椅为伴,承受着沉重的身心负担。如今,一项前沿微创技术打破了这一僵局。由复旦大学附属中山医院神经内科丁晶主任牵头,联合神经外科、康复科、放射科等多学科团队,携手复旦大学类脑智能科学与技术研究院,将全球首创微创脑脊接口技术成功推向临床,让多名完全性截瘫患者重新站立、抬腿,甚至借助器械独立行走,实现了我国脑机接口临床应用的重要突破,也为截瘫临床治疗开辟了全新路径。
神经通路阻断,传统方案难以实现功能重建
脊髓是连接大脑与四肢的 “信息高速路”,一旦损伤,运动与感觉传导通路彻底中断,将直接导致下肢瘫痪,并伴随肢体麻木、肌肉萎缩、大小便功能障碍等问题,长期卧床还易引发压疮、肺部感染、静脉血栓等严重并发症。我国现存脊髓损伤患者数量庞大,每年新增近十万例,高发人群以青壮年为主,高空坠落、车祸、工伤是主要致伤原因,给个人、家庭和社会带来巨大负担。
长期以来,截瘫临床治疗缺乏有效手段。手术减压、营养神经药物、常规康复理疗、支具辅助等传统方式,仅能减轻二次损伤、延缓肌肉退化、控制并发症,无法重建断裂的神经通路。脊髓神经细胞再生能力极弱,坏死后难以自我修复,这是截瘫功能恢复困难的核心症结,也使得临床长期面临“能保命、难康复”的现实困境,如何让患者恢复自主运动能力,成为临床亟待破解的关键问题。
微创脑脊接口构建旁路,打通临床应用全链条
脑脊接口技术绕开受损脊髓病灶,通过搭建“神经旁路”重建大脑与下肢的信号通路,让患者依靠意念自主控制肢体运动。丁晶团队临床应用的微创脑脊接口采用全球首创一体化设计,具有微创、安全、高效等核心优势,构建起可复制、可推广的临床落地体系。
在手术实施层面,团队依托高精度医学影像定位导航,无需大开颅,仅在大脑运动皮层植入直径毫米级的微型电极,在损伤脊髓下方硬膜外放置刺激电极,整套装置通过微创手术一次性完成植入,具有创口小、耗时短、感染风险低、术后恢复快等特点,大幅降低了临床准入门槛。在信号传导层面,脑部电极捕捉运动意念并转换为数字信号,经快速解码传输,再由脊髓电极释放精准电刺激,激活休眠神经与下肢肌肉,真正实现“意念控肢”。
为保障技术稳定落地,团队建立由神经内科牵头、多学科协同的MDT诊疗模式,规范术前精准评估筛选、术中精准植入、术后快速参数调试、个性化康复训练的全流程标准,将设备调试与康复训练紧密结合,确保疗效持续巩固。临床数据显示,患者术后数天即可实现下肢自主活动,经系统训练后可逐步实现辅助站立、可控迈步,部分患者可借助助行器独立行走。
技术可推广可普惠,开启截瘫康复新格局
微创脑脊接口的临床成功,不仅是技术突破,更构建起适合我国国情的截瘫功能重建新模式,具备显著的临床推广价值。相较于国外同类技术,国产技术创伤更小、操作更简便、恢复更快、治疗成本更亲民,打破了高端技术难以普及的壁垒,为大范围临床应用奠定基础。
从患者获益来看,该技术不仅能实现即时肢体控制,长期使用还可刺激神经重塑,激活休眠神经细胞,让运动功能恢复更稳定持久。患者恢复自主运动后,可有效减少并发症,改善大小便功能,提升生活自理能力,减轻家庭照护压力,重拾生活信心,逐步回归家庭与社会。
目前,该项临床研究仍在持续推进与技术更迭中,团队将进一步优化算法、升级设备、减少创伤、提升治疗精准度,逐步扩大适用人群与损伤类型。未来,随着操作更趋规范、临床指南的完善以及技术培训体系的建立,这项前沿成果将加快下沉至各级医疗机构,让更多截瘫患者重新站立。